打造可靠干细胞,见证品牌实力
诺贝尔奖获得者詹姆斯·罗斯曼曾说:“21世纪是细胞治疗的时代。”干细胞治疗被认为是未来医学的新支柱。
在当今医学领域,干细胞作为一种前沿技术备受瞩目。然而,要确保其在治疗和研究中的安全和有效性,高质量的干细胞至关重要。
那么,“高质量”的细胞标准取决于哪些因素呢?
2023年9月,我国首个人源干细胞国家标准《生物样本库多能干细胞管理技术规范》(GB/T42466-2023)发布,在质量控制这一节,提到干细胞的验收标准可参考T/CSCB-0002与T/CSCB-0005的内容,其中影响质量的重要因素有细胞来源,细胞活率,细胞生长活性等。 01细胞来源
细胞的来源是影响其质量的首要因素之一。不同的细胞来源可能会影响其遗传特性、稳定性以及功能表达。因此,在选择干细胞时,必须考虑其来源的质量和适用性,以确保所选细胞具有更加的治疗潜力。
随着年龄的增长,人体的细胞活力会逐渐衰退,无论选择异体回输还是“自给自足”,供者本身的年龄及身体状况都会对细胞质量产生影响。
2019年,英国利兹大学的科研团队采集了67名健康供体(19-89岁)的骨髓间充质干细胞,通过体外培养的方式证实了:年轻人的干细胞数量和增殖能力显著高于老年人。[2]
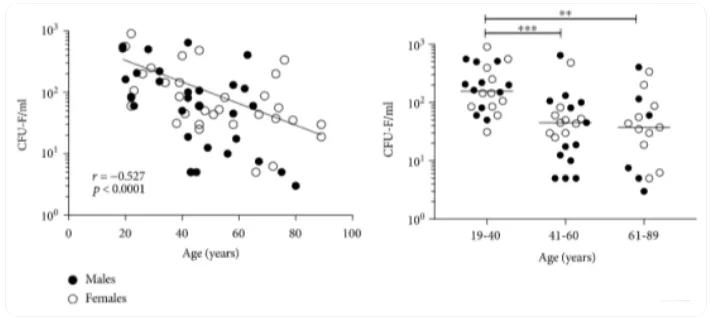
△培养基中培养14天后,年轻组(19-40),中年龄组(41-60)和老年组(61-89岁)的干细胞计数对比
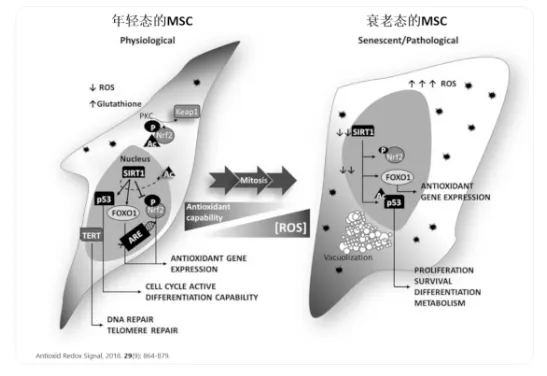
△年轻态的干细胞胞体饱满、呈明显的梭形;衰老的干细胞胞体宽大扁平
此外,许多疾病也会影响自体间充质干细胞的功能及效果,如遗传性疾病、自身免疫性疾病和部分慢性疾病等。
以常见的糖尿病为例,2021年9月刊登在《干细胞转化医学》上的一项研究证实:长期患有2型糖尿病会降低干细胞的增殖能力、免疫抑制潜力及存活率。[3]
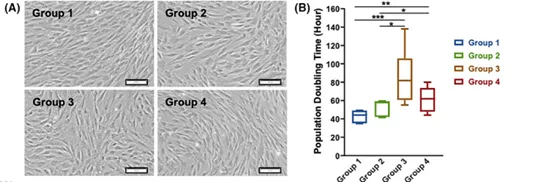
健康组(第1组)和2型糖尿病患者的自体骨髓来源间充质干细胞(BM-MSCs)的表征对比(糖尿病持续时间:第2组:<5年,组3:5-10年,第4组:>10年)
尽管干细胞治疗2型糖尿病具有一定的潜力,但一些糖尿病患者使用自体干细胞进行治疗却得到矛盾的结果,这是由于疾病影响了患者自体干细胞的分子和细胞特征,特别是代谢活动和线粒体DNA的改变。
因此,考虑年龄和供体本身的情况来看,年轻康健的自体干细胞乃是细胞疗法的更优选择。
02细胞活性
细胞的活率和生长活性是评估干细胞质量的重要指标。活率高的细胞更有可能在移植后存活并发挥作用,而生长活性则反映了细胞的增殖和分化能力。因此,高质量的干细胞应当具有较高的活率和活性,以确保其在体内能够有效地实现治疗目的。
当干细胞回输到体内,只有活着的干细胞能真正起到修复或治疗的作用,失活细胞不仅有碍有效性,还可能会引发机体毒性反应。所以细胞活率不但关乎细胞质量,更涉及人体自身的安全。也正因如此,国内监管对于干细胞产品的活率要求较高,通常要求新鲜细胞制剂的活率不低于90%,而冻存细胞制剂的活率则不低于70%。[4]
除了干细胞本身的活性外,存储、运输条件也会影响细胞活率。如果存储或运输条件不合格,则可能导致细胞死亡、细胞膜破裂及内容物释放等,不但起不到治疗效果,反而会导致不良事件的发生。另外,细胞的移植方式也对细胞活率有一定影响,如输注移植速度过慢,耗时过长,则有可能出现细胞死亡,增加不良事件发生的风险。
细胞生长活性其实有着许多评定标准,如细胞倍增时间、细胞周期、克隆形成率、端粒酶活性等等,而这些指标都被“细胞代次”所影响着。
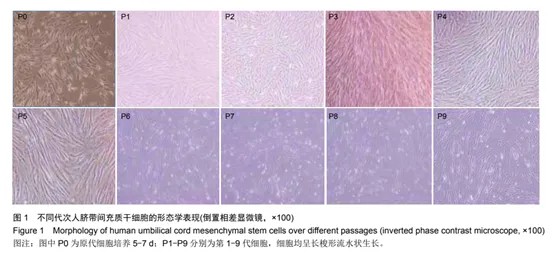
细胞代次指的是干细胞在体外培养中的传代次数,一般刚从脐带、胎盘、羊膜等提取的干细胞是原始P0代,传一代是P1代干细胞,并以此类推。在此过程中,还有一个关键特性:即干细胞的生物学效力和增殖特性,会随着传代次数的增加逐渐下降。

△图a代表P3代,图b代表P8代
研究指出,细胞代次并不宜低于3代。从各代干细胞生长曲线检测结果来看,P4-P7代的数据其实也都在高活性范围之内,并未与前3代细胞形成断层差距。就间充质干细胞(MSCs)而言,临床应用的最佳代数应在4-8代,这是有文献理论支持的。[5]
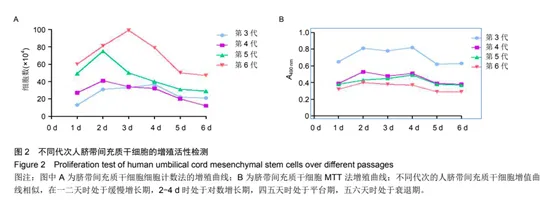
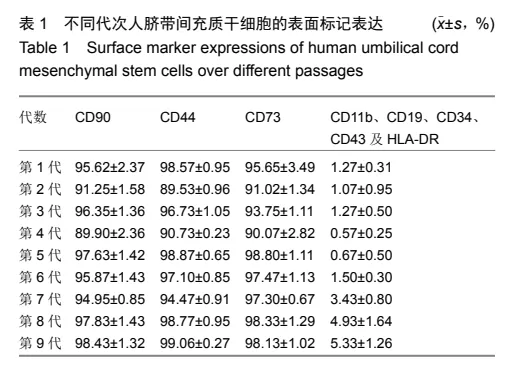
该研究显示,虽然高代次培养的间充质干细胞染色体组型依然保持稳定,但到第8代时其端粒酶活性会有所下降。通过检测人端粒酶逆转录酶活性亚单位基因的表达显示,第5、10和20代间充质干细胞的端粒酶活性之间并没有显著性差异,且不同代次细胞呈现相似的生长增殖曲线,表明它们的细胞增殖活力也无差异性。
鉴于过度的传代培养会导致间充质干细胞出现老化征象,建议用于临床应用的间充质干细胞体外培养最好不超过第10代。
03细胞剂量
在评估高质量细胞时,值得注意的还有,干细胞在使用时并非是数量越多越好,而是存在有效剂量范围。(干细胞的使用剂量多少?疗效才会最佳)
2019年,《SCTM CELLS》发表的一篇研究“2004-2018年间充质干细胞临床试验趋势”的文章曾验证过,干细胞回输存在有效剂量范围,并不是越多越好。[6]


来自美国罗格斯大学干细胞研究中心的科学家们筛选了过去14年间,28个涉及不同剂量的干细胞临床实验,试图在没有其他变量的情况下确定干细胞治疗是否存在有效剂量范围。
结果显示,在统计的16项静脉注射实验中,有14项实验的有效剂量处于7000万-1.9亿细胞之间。而在区间之外,低于7000万剂量的试验通常显示无效;而当注射量高于1.9亿时,试验疗效不升反降,且伴随着更高的不良反应风险。同样的结果还发生在3个关节腔注射实验中。此时干细胞的有效剂量降至5000万-1亿细胞,当研究团队将单个患者注射量降至1000万或提升到2亿细胞量时,也出现了治疗效果“失踪”的情况。
所有统计数据都在指向:干细胞治疗确实存在有效剂量范围。
同时,作为影响回输效果的重要指标之一,研究者还发现:干细胞剂量与疗效的关系会呈现出一个倒U型的状态。即在某个范围内,剂量越多效果越好,但当效果达到一个最高顶点(最佳剂量),继续提高剂量不仅不会带来更好的疗效,还可能会造成不良反应。
虽然干细胞的确存在最佳剂量,但最终数值还是要综合每个患者的疾病程度及自身状况、注射方式才能给出答案。
免责声明:本文仅供参考并不构成任何应用建议,如文章内容涉及版权或其他问题,请及时跟本站联系,我们将在第一时间处理。我们多次学习最新广告法,
守法是我们的责任义务,科学普及知识,我们尊重原创,也注重分享,部分图文素材来源于网络,如有违规或侵权,请及时联系我们会及时删除。
Copyright©2004-2024. http://www.gjsysw.com All rights reserved. 版权所有:上医生物 浙ICP备2024126152号-1

1、任何有关干细胞问题,都可以扫描二维码直接与我们在线医护沟通交流;